A cirurgia refrativa, vem sendo desenvolvida desde 1933( Dr.Sato ). Inicialmente eram realizados cortes na parte interna da córnea para corrigir a miopia progressiva que ocorre no ceratocone(doença ocular). Esta idéia originou estudos que mostraram a necessidade de cortes na camada externa da córnea e não na interna, possibilitando anos mais tarde,a correção da miopia com cortes radiais da córnea, pelo Dr.Fyodorov (década 70), cirurgia chamada ceratotomia radial. A correção da miopia , astigmatismo e hipermetropia evoluíram desde então, com um aprimoramento continuado da técnica por seus executores e pesquisadores. A técnica que corta a córnea é chamada de incisional e quase não é utilizada mais hoje.
O Excimer laser foi desenvolvido e utilizado na área industrial (IBM) desde 1976. O seu conceito baseia-se na capacidade de agir só na área focalizada, sem acometimento da região adjacente.
A sua utilização na superfície do tecido corneano de animais apresentou bons resultados, sendo desta forma iniciados estudos para utilização deste laser na cirurgia oftalmológica.
Em 1981 essa cirurgia foi realizada em olhos humanos cegos (Dr. Taboada, Mikesell e Redd) e em 1985 realizadas as primeiras cirurgias em olhos humanos, com visão ( Dr.Seiler). Um ano depois finalmente, havia tecnologia necessária para a sua utilização com fins refrativos, o que hoje nos permite utilizar o Excimer laser para correção da miopia, astigmatismo e hipermetropia .
A CIRURGIA
De uma forma resumida a ação do laser faz com que a célula rompa sua membrana celular e “evapore”. Assim conseguimos corrigir o “defeito” refrativo do paciente, ”moldando”, “esculpindo” com o laser, uma lente corretora na córnea. O Excimer laser faz a fotoablação do tecido corneano, causando pouca lesão ao tecido adjacente.
A utilização cirúrgica do Excimer laser, pode ter fins:1. Terapêuticos ou 2. Refrativos.
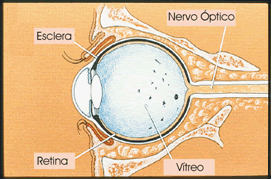
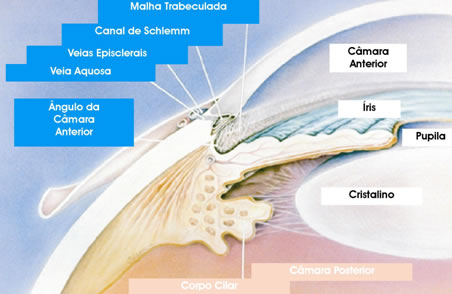
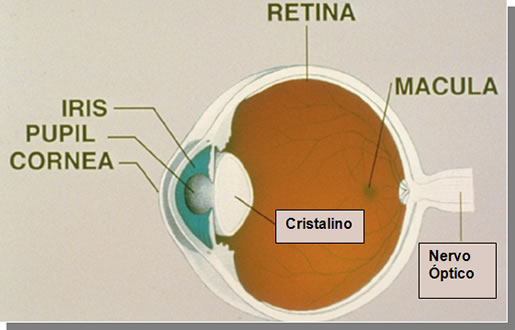
O olho é um sistema óptico semelhante ao de uma câmera fotográfica. Temos uma lente externa, a córnea; um diafragma (controla a luminosidade ), a íris; uma lente interna, o cristalino; uma área onde a imagem entra e faz o foco como no filme fotográfico, a retina.
O olho “ não enxerga”, quem enxerga é o cérebro. A imagem captada por esse sistema óptico (o olho humano) é levada pelo nervo óptico ao cérebro, que interpreta essa informação , resultando na visão.
Quando há qualquer alteração na forma, anatomia do olho, a imagem perde o foco, a nitidez. Por isso a pessoas precisam de óculos! Para colocar o foco no lugar ! A falta de foco pode ser ocasionada pela miopia, astigmatismo e hipermetropia.
A cirurgia refrativa é um tratamento criado para permitir às pessoas “reformar”, “consertar” as alterações do foco.
O olho do míope é aumentado no seu comprimento , é muito longo, quando a imagem entra dentro desse sistema óptico ela não consegue chegar a Retina para fazer foco, então ela se forma antes dessa região. A imagem fica embaçada. Para corrigirmos a miopia colocamos uma lente divergente que leva o foco para trás, em cima da Retina. Na cirurgia a laser esculpimos uma lente divergente na córnea do míope corrigindo o foco. O paciente que tem miopia não enxerga bem de longe, porém a visão para perto é excelente.
O olho do hipermétrope é pequeno no comprimento , quando a imagem entra dentro desse sistema óptico curto ela não consegue fazer foco na Retina, e sim um pouco depois, atrás dessa região. A imagem também fica embaçada. Para corrigir a hipermetropia colocamos uma lente convergente , que transfere o foco para frente, em cima da Retina. Na cirurgia a laser esculpimos uma lente convergente na córnea do hipermétrope, corrigindo o foco. Quem tem esse tipo de problema tem dificuldade de enxergar de perto, mas pode ter boa visão de longe.
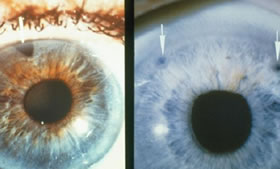
O olho com astigmatismo tem sua córnea com duas curvaturas diferentes, uma silhueta muito semelhante a de uma corcova de camelo, uma elevação ao lado de uma depressão. Quando os raios luminosos passam pela curvatura mais alta fazem foco antes e quando passam pela mais plana fazem foco posterior. Há uma confusão de imagens tanto para longe quanto perto. Para corrigirmos o astigmatismo colocamos uma lente que compensa as diferentes curvaturas corneanas, uma lente tórica que faz com que o foco seja feito em um só lugar, na Retina. Na cirurgia a laser regularizamos as curvaturas aplanando a mais elevada e por relaxamento a mais plana se eleva. O astigmatismo pode ocorrer isolado ou associado a miopia e ao astigmatismo, em ambos os casos pode ser resolvido cirurgicamente desde que seja regular e simétrico. Astigmatismos irregulares ou assimétricos tem pior resposta ao tratamento cirúrgico.
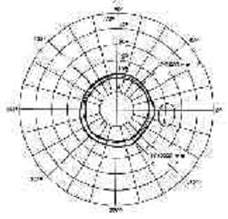
A seleção do paciente depende do exame especializado do grau, da superfície e espessura da córnea e do fundo de olho. Podemos operar até cerca de 10 graus de miopia,5 de hipermetropia e astigmatismo. Cada um deve ser avaliado priorizando suas características oculares e necessidades pessoais.
Atualmente a melhor técnica cirúrgica é o LASIK (Ceratomileusis in situ com fotoablação intra-estromal ), que associa o laser, necessário para se esculpir a córnea e a cirurgia lamelar : um aparelho automatizado corta uma lamela (“flap”), semelhante a uma tampinha na superfície da córnea, depois levanta-se esse flap e aplica-se o laser abaixo desta lamela, no estroma (parte intermediária da córnea).
O objetivo dessa técnica e minimizar as reações imunológicas e cicatriciais, porque essa região da córnea tem baixa resposta inflamatória e cicatricial à ação do laser. Eventualmente em pacientes com a córnea anormais: muito finas, planas,elevadas ou operadas previamente temos que realizar a técnica pioneira, o PRK (Ceratectomia fotorrefrativa) onde o laser é aplicado no primeira camada corneana. Retiramos o epitélio com uma lixa de diamante e aplicamos o laser na Membrana de Bowman. Essa técnica apresenta muita resposta cicatricial e imunológica, dor e desconforto , só deve ser realizada em graus baixos.
Realizada a avaliação correta, no consultório e com exames especializados, se o paciente estiver dentro dos limites do protocolo de seleção cirúrgica as suas chances de sucesso são grandes.
Como essa cirurgia é realizada em sua maioria em adultos jovens, na fase mais ativa profissional e socialmente, a seleção, o preparo e a própria realização da cirurgia em si, deve ter o critério mais rígido e detalhado possível. É um procedimento muito sério. Quando respeitamos todas as regras, cerca de 95% dos pacientes tem o seu grau resolvido, o que não significa ficar “zerado” e sim ter independência visual de lentes corretoras e os 5% que ficam com graus residuais importantes, geralmente mantém uma visão sem correção melhor que a anterior a cirurgia, e podem voltar aos óculos ou lentes de contato ou reoperar.
O PÓS OPERATÓRIO IMEDIATO
Na cirurgia a laser pode ocorrer:
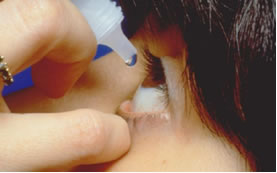
1. DOR - comum nas primeiras horas no LASIK e primeiros dias no PRK, enquanto houver a cicatrização da “pele”(epitélio) ou reepitelização da córnea. As vezes assemelha-se a sensação de areia no olho. Melhora com o uso da medicação local, de analgésicos e da lente de contato terapêutica usada só no PRK. Há uma melhora sensível no segundo dia.
No LASIK praticamente não há dor porque a córnea não é desepitelizada.
Em caso de dor forte que não melhore com o uso da medicação prescrita, deve-se entrar em contato com o médico responsável.
2. EDEMA ( “INCHAÇO” ) - comum no pós operatório imediato pela manipulação da pálpebra durante a cirurgia. É pior pela manhã e causa sensação de peso ao piscar.
3. LACRIMEJAMENTO - ocorre frequentemente após qualquer manuseio ocular. Comum nos primeiros dias enquanto houver cicatrização corneana. Deve-se utilizar lenços descartáveis ou gaze limpa para secagem do olho. O lenço de pano é uma fonte de infecção, o seu uso é proibido nessa cirurgia.
4. FOTOFOBIA - sensibilidade dolorosa a exposição a luz. Também é um sintoma comum nos primeiros dias, até a cicatrização corneana.
Nos pacientes com esse sintoma previamente, ele pode perpetuar-se indefinidamente.
5. LENTE DE CONTATO - em geral utilizada imediatamente após a cirurgia do PRK substitui o tampão, deve permanecer no olho de 3 a 10 dias. Tem efeito curativo(terapêutico). Raramente usado no LASIK.
6. VISÃO - na cirurgia a laser a visão final demora de 1 a 6 meses para a estabilização, dependendo do grau operado e da cicatrização do paciente.
No LASIK a visão em geral estabiliza-se até cerca do fim do primeiro mês. Na primeira semana é normal o embaçamento visual. Após a primeira semana há uma melhora progressiva da visão sendo mais rápida para uns e mais demorada para outros de acordo com fatores individuais . Para o míope as vezes há grande piora da visão de perto e para o hipermétrope da visão de longe. Por conta de uma ação temporária do laser há a inversão do grau. O míope fica hipermétrope e o hipermétrope fica míope, sendo esse processo desfeito ao longo do tempo.
No LASIK, como a cirurgia é realizada no estroma a recuperação visual é muito mais precoce, mas não é imediata. Demora de 48 a 72 horas para se ter uma visão que pode até ser em torno de 70 a 80 %, mas ruim em qualidade. O lacrimejamento e a fotofobia também dificultam a visão nos primeiros dias.
O PÓS OPERATÓRIO TARDIO
- MEDICAÇÕES: Na cirurgia a laser podemos utilizar a medicação para o controle da reepitelização e cicatrização corneana por alguns meses.
- FLUTUAÇÃO DA VISÃO E BAIXA DA VISÃO NOTURNA: Pode ocorrer flutuação da visão, principalmente para o míope, que terá uma visão pior à noite, por utilizar a visão periférica, oriunda dos bastonetes retinianos. Ocorre em grande percentagem dos míopes e pode ter caráter temporário ou permanente.
- OFUSCAMENTO: Também pode ocorrer o ofuscamento, que é uma sensibilidade maior a luminosidade, às vezes desenhando halos coloridos ao redor das lâmpadas à noite. É mais comum nos míopes e pode ter caráter temporário ou permanente.
- LIBERDADE DOS ÓCULOS E LENTES DE CONTATO: A partir de aproximadamente 40 anos todas as pessoas passam a necessitar de óculos para corrigir a visão de perto, de leitura. Esse grau para perto aumenta progressivamente a cada ano e quando a sua soma totaliza cerca de 3 graus há uma indução de grau para longe também progressiva que evolui anualmente até cerca da 7 década. Isso significa que a independência de óculos se mantém após a cirurgia somente até que esse período comece a induzir novamente a necessidade de óculos. Ou seja após aproximadamente 40 anos todos os pacientes operados ou não tem que usar óculos para leitura e às vezes esse grau para perto depois de uma ou duas décadas induz também algum grau para longe.
Atenção: Esses sintomas pós operatórios são imprevisíveis antes da cirurgia, são pouco comuns mas podem acontecer a qualquer um que se submeta a cirurgia. Independente da técnica e cuidados pré e pós operatórios.
COMPLICAÇÕES NA CIRURGIA A LASER:
1. INFECÇÃO - comum a qualquer cirurgia do olho ou não. Tem baixa ocorrência no pós operatório de cirurgia com Excimer laser , se houver o uso adequado da medicação e supervisão médica.
2. ALTERAÇÃO DA CICATRIZAÇÃO CORNEANA - Mais comum em mulheres, na quarta década, pessoas da raça negra, pacientes com colagenoses, com alteração da lágrima e tendência a formação de quelóide e em pesooas muito expostas ao sol. Tem boa resposta à medicação, mas pode originar uma baixa resposta à programação cirúrgica, levando a necessidade de uma nova cirurgia.
3. GRAU RESIDUAL- A cirurgia é realizada com o objetivo de correção total do “defeito” refrativo do paciente, excetuando-se os casos em que deseje-se um grau residual para melhor resultado visual, longe x perto para o paciente. A cirurgia é tão precisa que criou-se o termo ”zerar o grau”. Mas há sempre a possibilidade de um grau remanescente.
Para os graus residuais que necessitem de uma nova intervenção este procedimento em geral é realizado na cirurgia a laser sem maiores problemas. Eventualmente graus residuais em situações especiais podem ser vantajosos e não necessitarão de nova cirurgia.
Em graus elevados, dependendo da espessura e curvatura corneana às vezes não é possível a correção total do grau, mas somente uma redução do mesmo.
4. PERFURAÇÃO OCULAR - complicação praticamente inexistente. Ocorre por movimento inadequada do paciente durante o ato cirúrgico e por alteração na calibragem do microcerátomo. Deve haver tamponamento ocular imediato, por meio de sutura ou curativo oclusivo.
5. FALHA OU DEFEITO NO CORTE DA CÓRNEA - durante a passagem do microcerátomo , o aparelho que corta a lamela da córnea pode ocorrer um corte que não seja bom o suficiente para realizarmos o laser. Temos que recolocar o "flap" na posição original e aguardar de 3 semanas a 3 meses para realizarmos novo corte.
6. HAZE-CICATRIZAÇÃO ANÔMALA - é mais comum em cirurgias de graus elevados realizados na superfície corneana. Ocorre em pessoas com tendência a formação de quelóide, olho seco, doenças do colágeno, ... Causa alterações no programa de correção do erro refrativo e discreta ou severa opacificação corneana.
OBS: AS COMPLICAÇÕES ACIMA DESCRITAS PODEM SER RESOLVIDAS POR MEIO DE MEDICAÇÃO ESPECÍFICA OU NOVA INTERVENÇÃO CIRÚRGICA, IMEDIATA OU TARDIA .
ESTATÍSTICAMENTE O INDÍCE DE COMPLICAÇÕES SÉRIAS É MUITO BAIXO , MAS O PACIENTE DEVE ESTAR CIENTE DAS MESMAS.
CASO HAJA NECESSIDADE DE NOVA INTERVENÇÀO PARA CORREÇÃO DE GRAU RESIDUAL OU INTERCORRÊNCIAS, OS HONORÁRIOS DA NOVA CIRURGIA SÃO REDUZIDOS MAS NÃO ESTÃO COBERTOS PELO PAGAMENTO DA PRIMEIRA CIRURGIA.
CONSIDERAÇÕES GERAIS
A cirurgia a laser, modificou de maneira positiva o perfil do prognóstico visual, na cirurgia refrativa. Toda cirurgia deve ser amplamente compreendida e aceita pelo paciente.
Em toda cirurgia devemos julgar risco x benefício. Portanto, se ainda houver dúvidas, você deve levá-las ao seu médico(a) que, com certeza, irá esclarece-las com prazer.
Após a cirurgia, inicia-se uma nova etapa em sua vida, sem a dependência ou com menor necessidade dos óculos. Será um momento de adaptação, de aprendizagem, cheio de expectativas, ”medos” e alegrias. As mudanças às vezes tem várias formas, aprenda as melhores!
Aproveite bem os seus olhos!!!
Estamos sempre à sua disposição para esclarecer qualquer dúvida.
Aproveite!